Обследование женщин
Обследование женщин с целью установления причины бесплодия может проводиться в женских консультациях или специализированных центрах репродуктивной медицины.
Наряду с обычными для консультации врача действиями, связанными с опросом по поводу жалоб и истории заболевания, общего и гинекологического осмотра, для установления диагноза потребуется провести:
- гормональное обследование, чтобы оценить деятельность эндокринных желез, имеющих отношение к регулированию репродуктивной функции. Набор конкретных анализов определяется врачом индивидуально и может включать определение:
- фолликулостимулирующего гормона (ФСГ);
- лютеинизирующего гормона (ЛГ);
- антимюллерова гормона (АМГ);
- пролактина;
- тиреотропного гормона (ТТГ);
- и других, исходя из конкретных проблем пациентки.
- оценку состояния матки и придатков — выполнение ультразвукового исследования (УЗИ) органов малого таза (обычно через влагалище), включая подсчет количества антральных (содержащих полость) фолликулов (КАФ) в раннюю фолликулярную фазу цикла;
- оценку проходимости маточных труб с помощью гистеросальпингографии и/или соногистеросальпингографии (с помощью УЗИ), по показаниям — лапароскопии;
- оценку состояния эндометрия: ультразвуковое исследование эндометрия, по показаниям гистероскопия и/или биопсия эндометрия;
- обследование на урогенитальные инфекции (микроскопическое исследование мазка из цервикального канала и влагалища; молекулярно-биологическое исследование соскоба из цервикального канала на выявление генетического материала Neisseriagonorrhoeae, Chlamydiatrachomatis, Ureaplasmaspp., Mycoplasmahominis, Mycoplasmagenitalium, Trichomonasvaginalis), срок годности исследования — 1 год.
Подробнее о методах обследования репродуктивной системы женщин
О диагностике гормональной функции яичников и других эндокринных желез, влияющих на их деятельность
Методами контроля гормональной функции яичников являются ультразвуковой и гормональный мониторинг.
Ультразвуковой мониторинг — это наблюдение с помощью ультразвукового исследования (УЗИ) за изменениями, происходящими в яичниках и матке в течение менструального цикла. Ценность этого метода исследования состоит в том, что наряду с большой информативностью он совершенно безвреден и не вызывает неприятных ощущений.
В гинекологии практикуются два способа ультразвуковых исследований: через переднюю брюшную стенку (так называемый абдоминальный ультразвук) и через влагалище (вагинальный ультразвук).
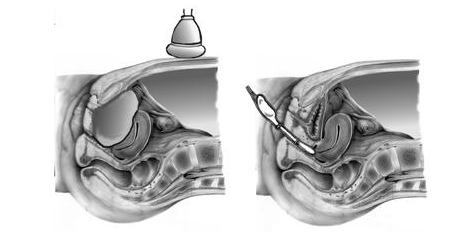
Если первый способ требует наполненного мочевого пузыря, то второй проводится без какой-либо предварительной подготовки.
Ультразвуковой мониторинг позволяет наблюдать за ростом фолликула в яичнике, овуляцией и развитием желтого тела. Перед овуляцией диаметр фолликула достигает 19-24 мм. После овуляции его размеры уменьшаются. Через 2-3 дня на месте лопнувшего фолликула образуется желтое тело. Все эти изменения хорошо видны на экране компьютера, подключенного к аппарату УЗИ.
Кроме наблюдения за изменениями в яичниках, УЗ-мониторинг дает возможность оценить циклические изменения в эндометрии. Толщина эндометрия в течение менструального цикла колеблется от 3 мм сразу после месячных до 12-15 мм перед началом нового цикла (перед менструацией). Кроме толщины эндометрия в течение менструального цикла меняется и структура эндометрия. Эти параметры также можно оценить с помощью УЗИ.
Гормональные исследования позволяют определить концентрацию различных гормонов в крови и оценить, таким образом, функцию не только яичников, но и других эндокринных желез (гипофиза, щитовидной железы, надпочечников), влияющих на репродуктивную способность женского организма.
В связи с цикличностью процессов в организме женщины анализ крови на гормоны у них должен быть сделан в определенные дни менструального цикла. Чаще всего определяют так называемый базальный уровень ФСГ, ЛГ и эстрадиола (Е2). С этой целью забор крови на исследование проводится в период со 2-ого по 5-ый день менструального цикла. Для оценки полноценности II фазы менструального цикла кровь на Е2 и прогестерон берут на 20-23-й дни менструального цикла. Иногда для уточнения характера гормональных нарушений требуется проведение дополнительных, специальных гормональных проб.
Обращаем ваше внимание на то, что кровь на гормоны должна быть сдана натощак в состоянии эмоциональной стабильности; обязателен половой покой накануне сдачи анализа. За 2 недели до исследования необходимо прекратить прием антибиотиков, антикоагулянтов, сульфаниламидных и антигистаминных препаратов, салицилатов и гормонов, если они не были специально назначены врачом, проводящим исследование.
Базальная температура — это температура, измеряемая в прямой кишке при определенных условиях. В связи с появлением современных методов диагностики гормональных изменений в настоящее время не используется
Исследование проходимости маточных труб и состояния полости матки гистеросальпингография, гистероскопия, биопсия эндометрия, лапароскопия
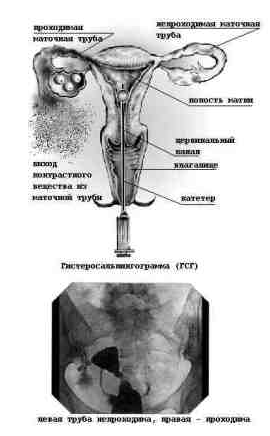
Одним из методов исследования состояния полости матки и проходимости маточных труб является рентгеновская гистеросальпингография (от греч hystera — «матка» + salpinx — «маточная труба» + grapho — «рисовать, писать») — сокращенно ГСГ. Для того, чтобы получить рентгеновские снимки матки и маточных труб, их необходимо заполнить через цервикальный канал с помощью специального катетера рентгеноконтрастным раствором. Свободное поступление контрастного вещества в маточные трубы и истечение его в брюшную полость свидетельствуют о проходимости маточных труб. ГСГ позволяет также выявить полипы эндометрия, миому в полости матки и пороки развития матки.
В последние годы стало возможным проводить гистеросальпингографию под контролем УЗИ, которое получило название соногистеросальпингография. Это исследование легче и безопаснее, чем рентгеновское, но менее точное.
Современным, самым информативным и точным, методом исследования цервикального канала и полости матки является гистероскопия. Для этой цели используются оптические системы—гистероскопы, с помощью которых можно осмотреть и оценить состояние внутренних стенок шеечного канала и полости матки, выявить и устранить обнаруженную патологию (полип, миому матки, перегородку полости матки), удалить инородное тело, выполнить прицельную биопсию эндометрия, т.е. взятькусочек ткани с подозрительного участка.
- Биопсия эндометрия — взятие небольшого кусочка слизистой оболочки матки (эндометрия) для последующего гистологического (микроскопического) и/или гистохимического анализа. Биопсия может быть выполнена разными инструментами, выбор инструмента зависит от конкретной ситуации и делается врачом.
- Выскабливание полости матки — удаляется весь эндометрий, что бывает важно с лечебной целью и/или для более полного диагностического исследования.
- Лапароскопия (греч. lapare — «живот» + skopeo — рассматривать, исследовать) — это операция, во время которой через микроразрезы на животе в брюшную полость вводятся специальные инструменты, оснащенные оптикой. Лапароскопия позволяет увидеть внутренние половые органы женщины и получить исчерпывающую информацию об их состоянии, в том числе оценить проходимость маточных труб, выявить заболевания, которые невозможно диагностировать с помощью ГСГ, например, эндометриоз.
Кроме этого, важным преимуществом лапароскопии, является возможность проведения одномоментного хирургического лечения обнаруженной патологии: удаление кист яичника и миоматозных узлов, разъединение сращений и спаек, прижигание очагов эндометриоза и многое другое.
Сегодня до 90% операций на матке и придатках выполняются лапароскопическим доступом. Классическое чревосечение (большой разрез на передней брюшной стенке) стало использоваться редко и в особых случаях.
Преимущества лапароскопии:
- минимальное повреждение здоровых тканей,
- незаметные рубцы на коже, практически исчезающие со временем
- быстрое восстановление и возвращение к привычному образу жизни.
Перечисленные выше методы инвазивной диагностики и хирургического лечения требуют специального предварительного обследования с целью исключения возможных противопоказаний для вмешательства и скрытых инфекций, течение которых может обостриться после этих процедур, а также для определения, необходимости и характера подготовительных мероприятий.
В послеоперационном периоде необходимо:
- Строго следовать рекомендациям врача.
- Ограничить физическую нагрузку и половую жизнь, исключить посещение бассейна и сауны на срок, определенный врачом.
В отделении репродуктивной хирургии МЦРМ работают высочайшего профессионального уровня хирурги-гинекологи. Операционная соответствует проектам лучших мировых клиник. Современное новейшее оборудование и инструментарий, квалификация специалистов позволяют выполнять все виды гинекологических операций любой сложности.
Гистеросальпингография — амбулаторная процедура, в то время как гистероскопия требует непродолжительного пребывания в условиях дневного стационара, а лапароскопия — краткосрочной госпитализации. Сроки проведения этих процедур зависят от поставленных задач.
Несмотря на то, что обследование проводится по поводу бесплодия, очень важно предохраняться от беременности в течение менструального цикла, во время которого планируется сделать это исследование.
Известны случаи, когда долгожданная беременность спонтанно наступала именно в том цикле, во время которого проводилось исследование и, если это был рентген, беременность приходилось прерывать. Важно помнить, что гистеросальпингография и гистеро-лапароскопия выполняются на голодный желудок (прием твердой пищи необходимо прекратить с 15 часов накануне), а кишечник должен быть очищен с помощью клизм.
Высокая частота трубного бесплодия и часто почти бессимптомное развитие заболевания требуют исследования проходимости маточных труб у всех бесплодных женщин.
Условия передачи информации
Своей волей и в своем интересе даю согласие на обработку указанных мной персональных данных Акционерному обществу «Международный центр репродуктивной медицины» (АО «МЦРМ») (197350, Санкт-Петербург, пр. Комендантский, д. 53, корп. 1, лит. А, пом. 19Н), с целью записи на прием к специалисту АО «МЦРМ», установления со мной обратной связи, а также получения рассылок информационного и рекламного характера от АО «МЦРМ». Даю свое согласие на обработку следующих персональных данных: ФИО, адрес электронной почты, номер телефона. Я согласен (согласна), что обработка моих персональных данных будет осуществляться как с использованием, так и без использования средств автоматизации, и включать следующие действия: сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, обезличивание, блокирование, удаление, уничтожение. Согласие дается мной на неограниченный срок, и может быть отозвано в любой момент путем направления соответствующего письменного запроса по адресу 197350, Санкт-Петербург, пр. Комендантский, д. 53, корп. 1, лит. А, пом. 19Н, с пометкой «Отзыв согласия на обработку персональных данных».