Причины мужского бесплодия
Под мужским бесплодием понимается неспособность зрелого мужского организма к оплодотворению. Фертильность мужчины зависит от наличия в эякуляте достаточного количества нормальных подвижных сперматозоидов, что определяется следующими факторами:
- развитием нормальных сперматозоидов в яичках;
- созреванием сперматозоидов в придатках яичек;
- свободным транспортом сперматозоидов по семявыносящим протокам;
- характером семяизвержения (эякуляции).
Все известные заболевания, приводящие к мужскому бесплодию, могут быть объединены в 5 групп:
- воспалительные заболевания (простатиты, уретриты и другие, им подобные);
- непроходимость семявыносящих канальцев и протоков;
- расширение вен семенного канатика (варикоцеле);
- нарушения гормональной регуляции;
- сексуальные расстройства.
Обследование и лечение мужчин (до определенного этапа) с подобными проблемами проводится врачом-андрологом или урологом.
Необходимо отметить, что ушибы, травмы яичек и воспалительные заболевания могут приводить к частичной или полной облитерации (лат. obliteratio — «уничтожение, патологическое закрытие, заращение выводящего канала, кровеносного сосуда или отверстия») семявыносящих путей и, как следствие этого, к уменьшению количества или полному отсутствию сперматозоидов в эякуляте. В зависимости от уровня облитерации сперматозоиды скапливаются в придатке яичка или в семявыносящем протоке; при этом половая активность мужчины может оставаться нормальной, и лишь анализ эякулята и составленная в результате него спермограмма позволяют выявить заболевание. Причиной нарушения проходимости канальцев или семявыносящего протока могут быть и врожденные пороки развития.
Варикоцеле — расширение вен семенного канатика сопровождается расстройством кровообращения в яичках, застоем венозной крови и приводит к снижению сперматогенеза.
Недостаточная секреция гормонов гипоталамусом и гипофизом может быть причиной эндокринного бесплодия у мужчин, равно как и низкая продукция яичками тестостерона.
Врожденное недоразвитие яичек также является причиной бесплодия. Следует отметить, что отклонение размера яичек от нормальных — важный диагностический признак. Маленькое яичко может быть следствием недоразвития, а большое — признаком опухоли или отека.
Чтобы читатель мог передохнуть от потока серьезной информации, позволим себе сделать маленькое отступление. Среди обезьян самые крупные яички у самцов шимпанзе, самые маленькие — у горилл. Однако сперматогенез лучше у последних. Самец гориллы имеет гарем из нескольких самок и вполне справляется со своими супружескими обязанностями. А самке шимпанзе, чтобы забеременеть во время течки, приходится вступать в связь чуть ли не со всеми самцами своего стада. Отсюда следует вывод, что большие яички еще не признак мужской плодовитости. И другое неожиданное заключение: у женщин, склонных к частой смене партнеров, работает инстинкт, направленный на отбор лучшего биологического отца для своего будущего ребенка. Об этом она, конечно, даже не догадывается и чаще всего, стремясь только к удовольствию, использует контрацепцию, стараясь против зова природы избежать беременности.
Созревание сперматозоидов зависит от воздействия внутренних и внешних неблагоприятных факторов. Качество спермы существенно ухудшается под влиянием алкоголя, никотина, профессиональных вредностей, психологических стрессов, в результате нервного и общего переутомления, а также острых и хронических заболеваний.
Все это необходимо учитывать, планируя беременность или сдачу спермы для анализа. Для получения лучших результатов необходимо исключить влияние вредных факторов или свести его к минимуму. Необходимо помнить, что состав сперматозоидов полностью обновляется в течение каждых трех месяцев; поэтому чем дольше удается соблюдать здоровый образ жизни, тем лучшим оказывается качество спермы.
Крипторхизм — отсутствие одного или обоих яичек в мошонке. Эта патология является следствием задержки яичек в брюшной полости, из которой они должны были опуститься в мошонку. Бесплодие при крипторхизме прежде всего связано с более высокой температурой внутри тела, чем в мошонке, а о том, что для нормального сперматогенеза нужна температура ниже температуры тела, мы уже писали выше. При крипторхизме чаще возникают опухоли яичка, так что крипторхизм требует серьезного отношения. Существуют операции, позволяющие опустить яичко в мошонку. Родители мальчиков должны обо всем этом помнить.
Радиационное облучение и воздействие токов высокой частоты может привести к гибели половых клеток в яичках и абсолютному бесплодию. И еще: такое инфекционное заболевание, как свинка, если им заболевают в подростковом или взрослом возрасте, часто осложняется прекращением образования сперматозоидов.
Среди расстройств сексуальной функции ведущей причиной бесплодия является импотенция — невозможность совершения полового акта. Есть и другие. Здоровому человеку трудно представить, что извержение семени может происходить как-нибудь иначе, кроме как наружу. Однако среди расстройств сексуальной функции встречается и такое заболевание, при котором выброс семени происходит в обратном направлении — в мочевой пузырь. Эта болезнь называется ретроградная эякуляция и тоже входит в число причин мужского бесплодия.
Обследование мужчины
Относительно обследования репродуктивной системы женщины обследование мужчин намного проще. В репродуктивной системе мужчин нет циклических ежемесячных изменений, а значит, весь материал для анализов может быть взят буквально сразу. Почти все органы мужской половой сферы доступны осмотру и пальпации (лат. palpatio — «исследование ощупыванием органов»), поэтому нет необходимости для установления диагноза в отношении фертильности выполнять сложные высокотехничные операции, как у женщин. Обследование мужчин начинается с исследования спермы. Если патологии не выявлено, то на данном этапе других исследований у мужчины не проводят.
Наиболее доступным является сбор спермы с помощью мастурбации в пластмассовые контейнеры с широким горлом, но не металлические или резиновые. Если забор спермы осуществляется не в лаборатории, то доставлять ее для исследования необходимо не позже 2 часов после сбора и в условиях хранения при температуре тела.
Обязательным требованием перед сдачей спермы является половое воздержание не менее 2 дней, но не более 7 дней. Каждая лаборатория в этом отношении имеет свой стандарт. Мы предпочитаем проводить исследование после 3–4 дней воздержания; состав спермы и качество сперматозоидов в эти дни бывает наилучшим.
Результатом обследования спермы является так называемая спермограмма, которая включает информацию об объеме спермы, общем количестве сперматозоидов и лейкоцитов, а также сведения о количестве активно подвижных и нормальных по строению сперматозоидов. Ниже приведены значения нормальных показателей спермограммы (нормозооспермия):
- объем — не менее 1,5 мл;
- концентрация сперматозоидов в 1 мл — не менее 15 млн;
- доля подвижных сперматозоидов — не менее 40%;
- доля прогрессивно подвижных сперматозоидов — не менее 32%;
- доля сперматозоидов нормального строения — не менее 4%;
- лейкоцитов — 0–1 в поле зрения.
Низкую концентрацию сперматозоидов обозначают термином олигозооспермия, недостаточно высокую долю подвижных сперматозоидов и сперматозоидов, имеющих нормальное строение, — астенозооспермия и тератозооспермия соответственно. Нередко количественные и все качественные показатели эякулята оказываются ниже рекомендованных значений, при этом может использоваться термин олигоастенотератозооспермия. Отсутствие сперматозоидов в эякуляте получило название азооспермия. Некрозооспермией называют снижение доли живых сперматозоидов в эякуляте (менее 58%). Отсутствие эякулята обозначают термином аспермия.
Следует отметить, что естественная вариабельность показателей эякулята велика, и у абсолютно здоровых, способных к оплодотворению мужчин время от времени могут наблюдаться низкие (вплоть до азооспермии) параметры спермограммы, поэтому несоответствие нормальным значениям в единственном изученном образце эякулята недостаточно для полноценной оценки фертильности мужчины.
При обнаружении такого несоответствия требуется выполнение повторного исследования с интервалом от 7 дней до 3 недель, и в случаях нормализации показателей в дальнейшем обследовании мужчины не нуждаются. В остальных случаях требуется более полное обследование с целью выявления причин патозооспермии и установки диагноза. Принимая во внимание, что срок созревания сперматозоидов составляет около 70 дней, при выявлении патозооспермии у мужчин, которые двумя-тремя месяцами ранее перенесли оперативные вмешательства, заболевания или находились в неблагоприятных условиях внешней среды, им следует рекомендовать повторить спермограмму спустя несколько месяцев.
При выявлении большого количества патологических по строению форм сперматозоидов (тератоспермии, от лат. terata — «урод») показано дополнительное исследование — морфологический анализ спермы (греч. морфология — наука о внешней и внутренней структуре) (рис. 1).
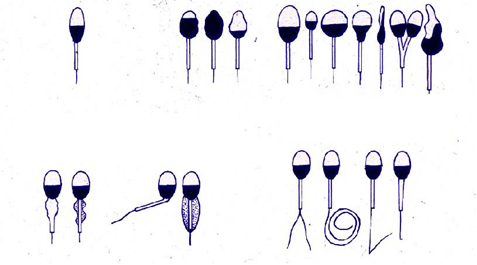
Для этого анализа капля спермы в виде мазка наносится на стекло, высушивается, а затем окрашивается специальными красителями. Исследование под микроскопом этого мазка и является морфологическим исследованием, которое позволяет более точно определить характер патологии сперматозоидов, посчитать количество нормальных и аномальных их форм. Результаты такого анализа служат одним из критериев выбора метода лечения бесплодия. В случаях выявления повышенного числа лейкоцитов в сперме дополнительно проводится обследование мужчины на инфекцию. Это обследование включает взятие мазков из уретры, исследование простатического сока, посев спермы.
В настоящее время большое внимание уделяется иммунологическому бесплодию у мужчин. Для более точного диагноза рекомендуется проводить анализ MAR-тест.
Доказано, что причиной иммунологического бесплодия мужчин могут являться антиспермальные антитела, которые образуются на поверхности сперматозоидов. Антиспермальные антитела образуются у мужчин в яичках и их придатках. Антигеном к этим антителам выступает мембрана сперматозоида. Если антигену не удается обезвредить антиспермальные антитела, то на поверхности сперматозоидов образуется антиспермальная оболочка, которая оказывает отрицательное влияние на их функцию.
MAR-тест позволяет определить наличие или отсутствие антиспермальных антител на сперматозоидах. MAR-тест оценивается как отрицательный или нормальный, если в анализе мужчины не выявлены сперматозоиды с антиспермальными антителами, или количество сперматозоидов, покрытых антиспермальными антителами, не превышает 50%. MAR-тест положительный, если количество подвижных сперматозоидов, покрытых антиспермальными антителами, больше 50%.
Следует подчеркнуть, что индивидуальные колебания фертильности спермы чрезвычайно велики, описаны случаи спонтанных беременностей и при низких показателях спермограммы.
Для выявления причин тяжелых расстройств сперматогенеза требуется углубленное обследование с определением гормонов в крови и в некоторых случаях проведение биопсии яичка.
Лечение мужского бесплодия
В зависимости от выявленных причин лечение мужского бесплодия может быть консервативным или хирургическим. Это лечение у большинства мужчин направлено на устранение причин, препятствующих нормальному созреванию сперматозоидов или их свободному прохождению по семявыносящим путям. Однако, не все виды мужского бесплодия поддаются коррекции. С появлением ВРТ (ЭКО/ИКСИ) отцами смогли стать многие мужчины, у которых другие методы лечения бесплодия оказались неэффективными.
Заканчивая рассказ об обследовании по поводу бесплодия, необходимо подчеркнуть, что сроки обследования пациентов не должны превышать 6 месяцев.
Обследования мужчин перед ЭКО, Консультация врача уролога-андролога
Условия передачи информации
Своей волей и в своем интересе даю согласие на обработку указанных мной персональных данных Акционерному обществу «Международный центр репродуктивной медицины» (АО «МЦРМ») (197350, Санкт-Петербург, пр. Комендантский, д. 53, корп. 1, лит. А, пом. 19Н), с целью записи на прием к специалисту АО «МЦРМ», установления со мной обратной связи, а также получения рассылок информационного и рекламного характера от АО «МЦРМ». Даю свое согласие на обработку следующих персональных данных: ФИО, адрес электронной почты, номер телефона. Я согласен (согласна), что обработка моих персональных данных будет осуществляться как с использованием, так и без использования средств автоматизации, и включать следующие действия: сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, обезличивание, блокирование, удаление, уничтожение. Согласие дается мной на неограниченный срок, и может быть отозвано в любой момент путем направления соответствующего письменного запроса по адресу 197350, Санкт-Петербург, пр. Комендантский, д. 53, корп. 1, лит. А, пом. 19Н, с пометкой «Отзыв согласия на обработку персональных данных».